Einsatz der Pick-up-Technik mit Polyether-Abformmaterial für die Implantatabformung im zahnlosen Kiefer
Dr. Martin Dürholt
Bei der Herstellung von mehrgliedrigen implantatgetragenen Restaurationen ist höchste Sorgfalt geboten, da sich kleinste Ungenauigkeiten im Prozess bereits spürbar negativ auf die Passung der Versorgungen auswirken. Denn obwohl neueste klinische Studienergebnisse darauf hinweisen, dass Spannungen zwischen Implantaten durch Knochenadaption mit der Zeit ausgeglichen werden können[1], sollten sich Zahnarzt und Zahntechniker keineswegs auf diese Erkenntnis verlassen und sicherstellen, dass ein spannungsfreier Sitz gewährleistet wird. Gelingt es nicht, diesen auf Anhieb zu erzielen, so sind meist aufwendige manuelle Anpassungen erforderlich, die einen erheblichen Zeit- und Kostenaufwand bedeuten.
Wir haben gemeinsam mit unserem Partnerlabor made by uekert dentallabor gmbh einen standardisierten Arbeitsablauf für die Herstellung von Implantatprothetik entwickelt, um die hohen Anforderungen an die Genauigkeit zu erfüllen. Die Vorgehensweise wird im Folgenden anhand eines Patientenfalles beschrieben.
Ausgangssituation
Ein 67-jähriger, zahnloser Patient äußerte den Wunsch nach festsitzendem bzw. auf Implantaten stabilisiertem Zahnersatz, da er mit dem Halt seiner Vollprothesen unzufrieden war. Trotz der Tatsache, dass der Patient starker Raucher war (15 Zigaretten pro Tag) und der damit verbundenen Risiken fiel die Entscheidung, Prothesen mit Stegen auf Implantaten zu verankern.
Insertion von zehn Implantaten
Hierfür wurden zunächst im Oberkiefer sechs und im Unterkiefer vier XiVE-Implantate (DENTSPLY Implants) inseriert. Diese wiesen einen Durchmesser von 3,8 mm und eine Länge von 11 mm auf – mit Ausnahme des Implantates in regio 32, das über einen geringeren Durchmesser von 3,2 mm verfügte. Anstelle der Bildung eines Mukoperiostlappens wurde die Schleimhaut für die Implantation an den geplanten Stellen gestanzt. Für die Dauer der Einheilung wurden Gingivaformer entsprechend der Schleimhautdicke ausgewählt und auf den Implantaten fixiert (Abb. 1).
Nach einer Einheilzeit von sieben Wochen erfolgte eine Abformung beider Kiefer bei eingesetzten Gingivaformern mit 3M ESPE Imprint 4 Penta Heavy Vinyl Polysiloxan Abformmaterial und Schreinemaker Löffeln (Abb. 2). Dieser Arbeitsschritt diente der Anfertigung individueller, offener Abformlöffel im zahntechnischen Labor (Abb. 3).
Präzisionsabformung
Die Implantatabformung erfolgte unter Einsatz der Pick-up-Technik, die für die exakte Übertragung von mehr als drei Implantatpositionen auf ein Modell empfohlen wird[2]. Grund für die Wahl dieses Verfahrens ist die in Studien ermittelte höhere Genauigkeit gegenüber anderen Techniken z. B. mit geschlossenem Löffel[2,3]. Ausgehend von den gewünschten Materialeigenschaften – gute Fließfähigkeit und Hydrophilie, rasches Abbinden, hohe finale Festigkeit – wurde 3M ESPE Impregum Polyether Abformmaterial gewählt.
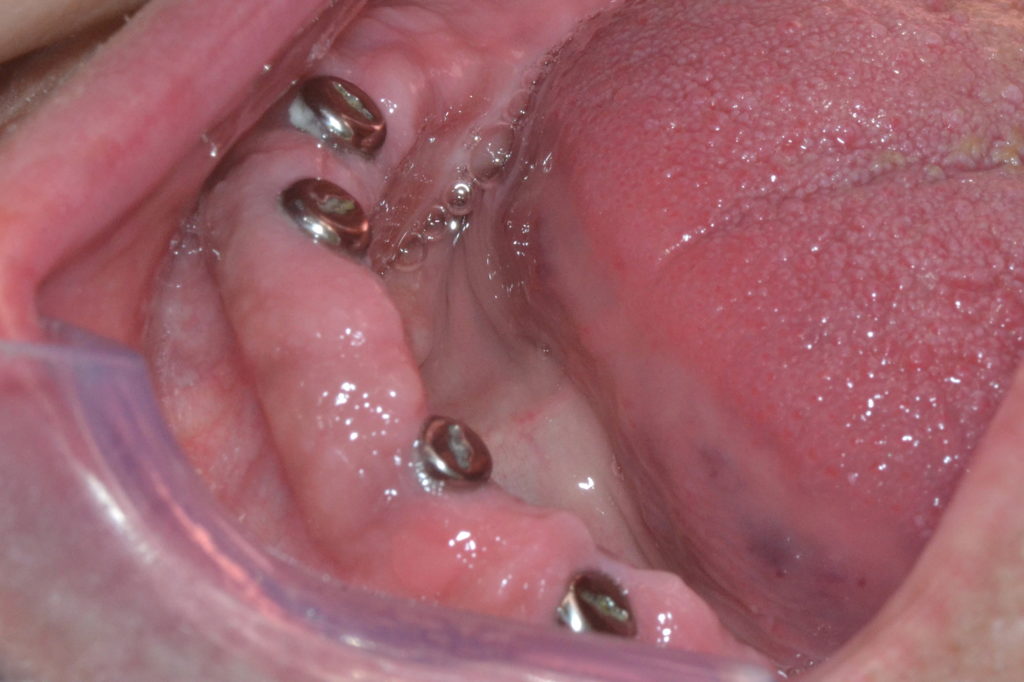
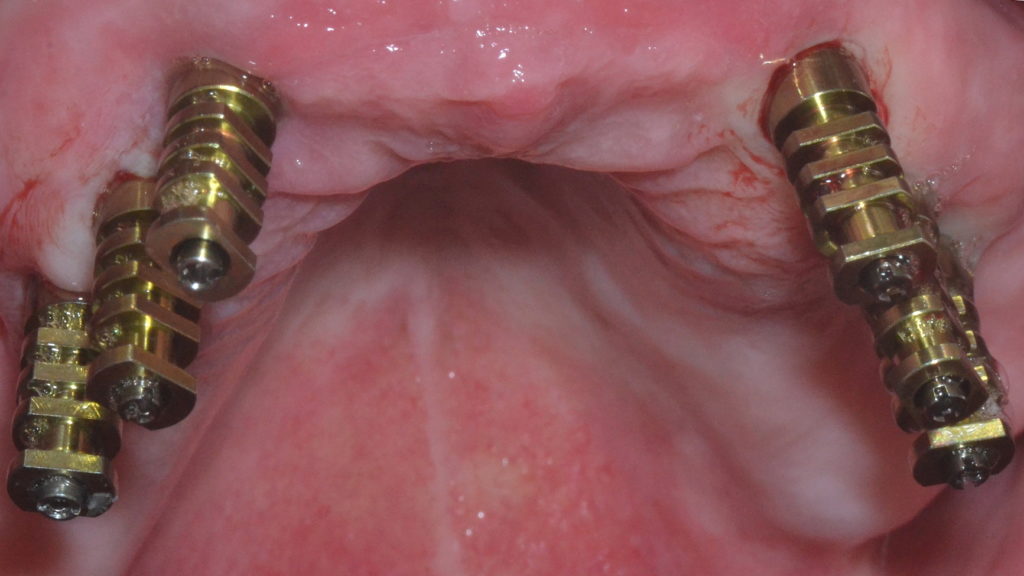
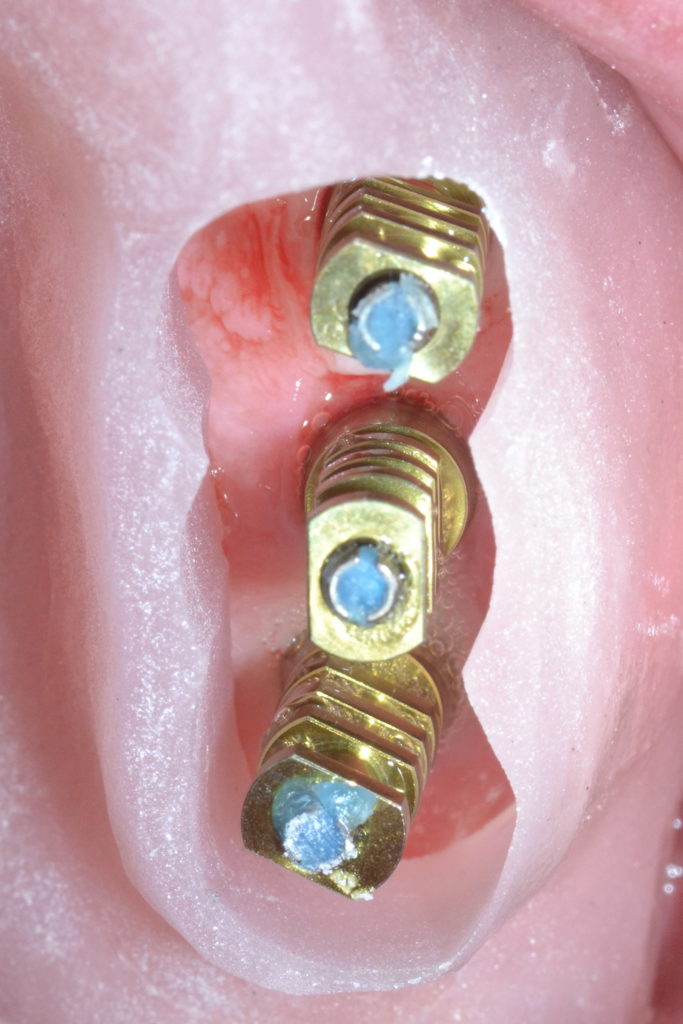
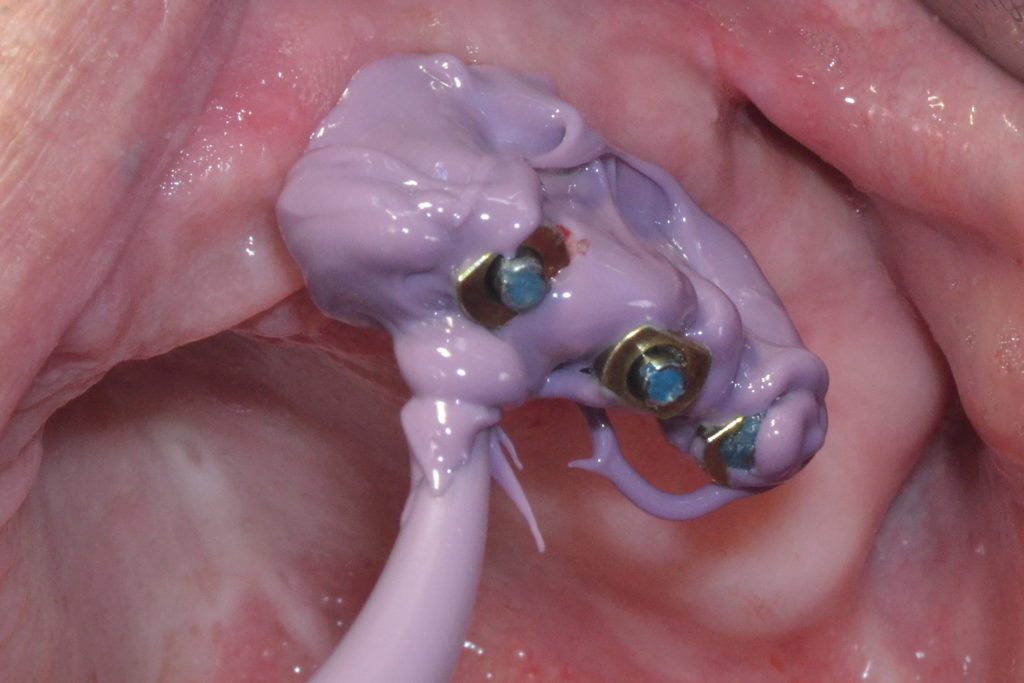
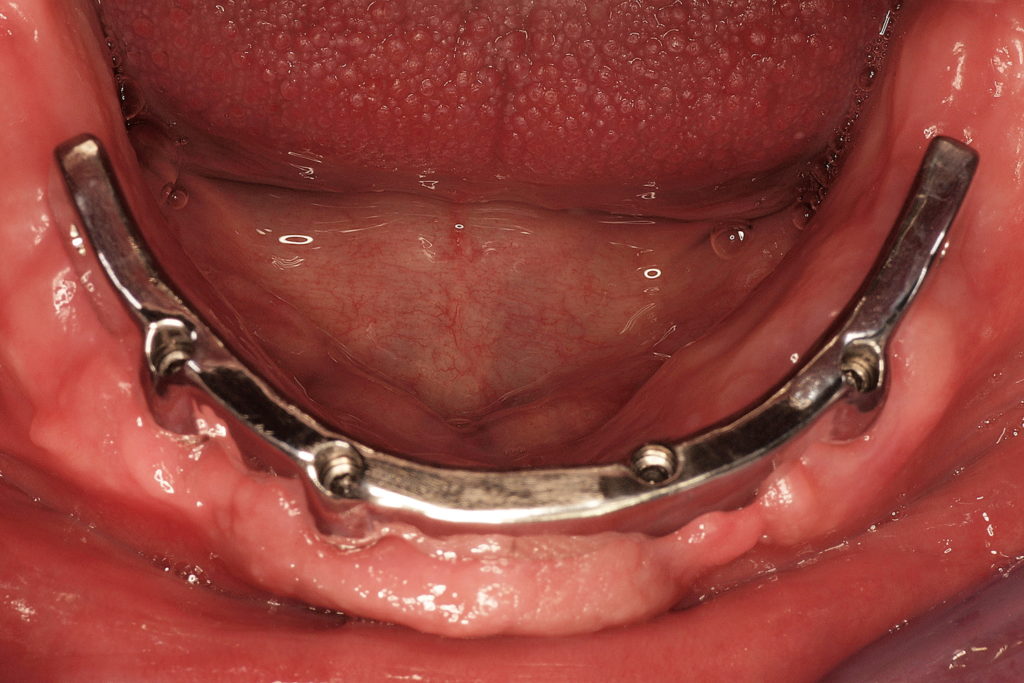
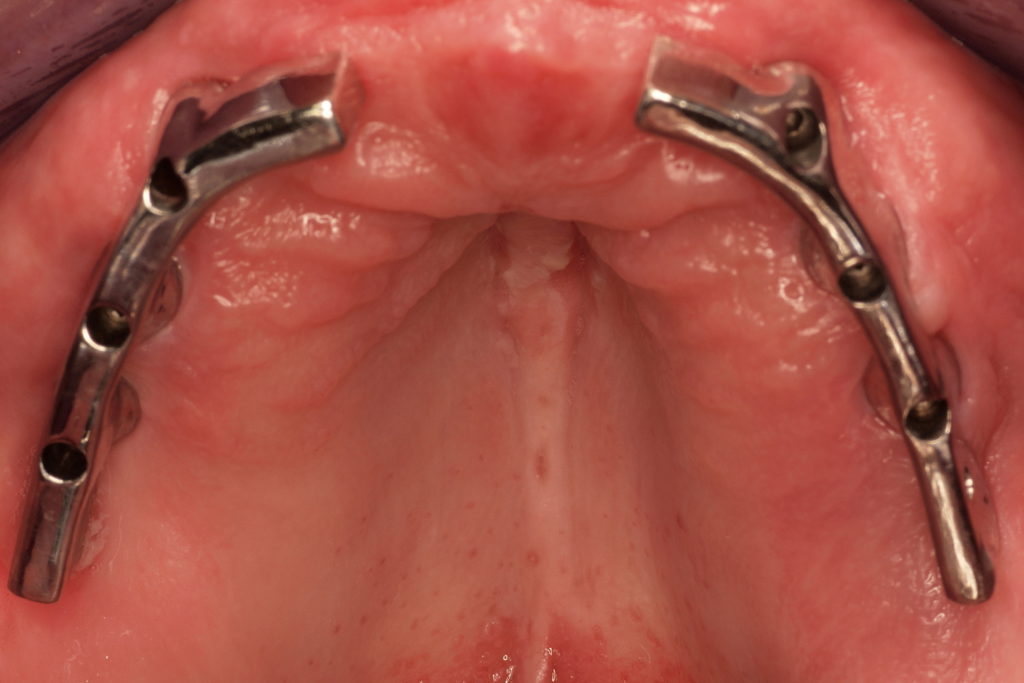
Bevor dieses zum Einsatz kam, wurden Basic-Abformpfosten auf den Implantaten fixiert (Abb. 4). Die Befestigungsschrauben wurden mit Ausblockwachs verschlossen. Anschließend folgte eine Überprüfung der Form, Größe und Position der Aussparungen der individuellen Löffel (Abb. 5). Ganz besonders wichtig ist, dass die Abformpfosten nicht die Löffelwände berühren, da dies einen negativen Einfluss auf die Qualität der Abformung haben könnte. Danach wurde Impregum Penta Abformmaterial im automatischen Mischgerät Pentamix 3 angemischt und sowohl zum Umspritzen der Abformpfosten (Abb. 6) als auch zur Befüllung des Löffels verwendet. Das Umspritzen der Abdruckpfosten ist von besonderer Bedeutung, um dem Auftreten von Rotationsfehlern der Abdruckpfosten bei der Modellherstellung im Labor vorzubeugen. Nach dem Einsetzen des jeweiligen Löffels sowie Abbinden des Materials wurden die Schrauben der Abformpfosten gelöst und diese mit der Abformung aus dem Mund des Patienten entnommen (Abb. 7 und 8). Hierbei ist die nahezu adhäsive Wirkung des Polyether-Materials als positiv zu beurteilen, da sie dafür sorgt, dass die Pfosten im Material an der gewünschten Position verbleiben und nicht rotieren.
Herstellung der Stege
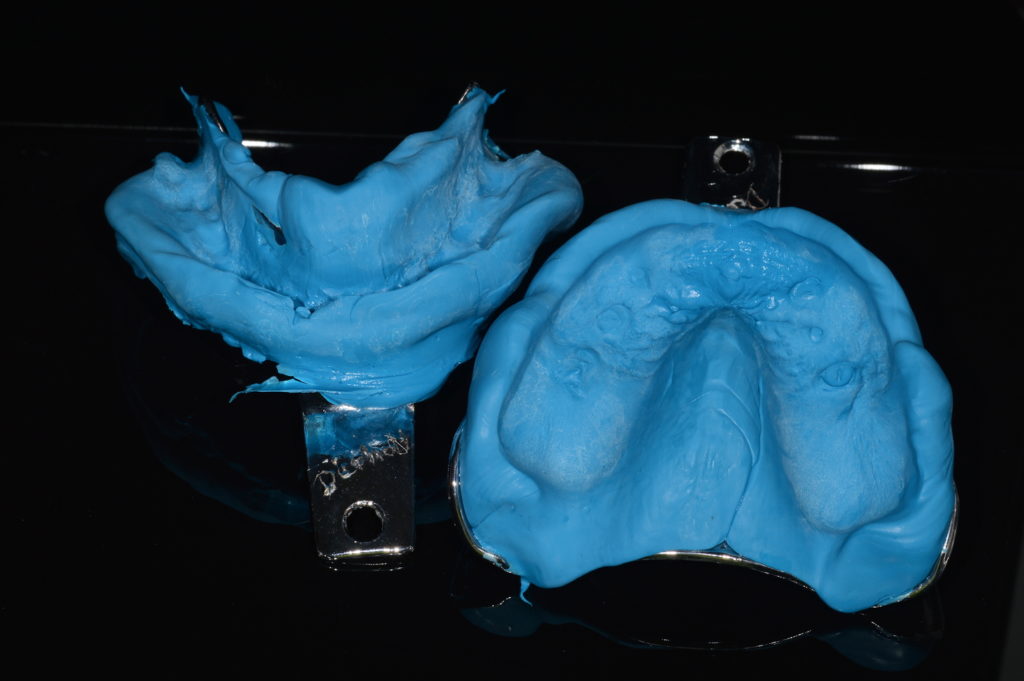
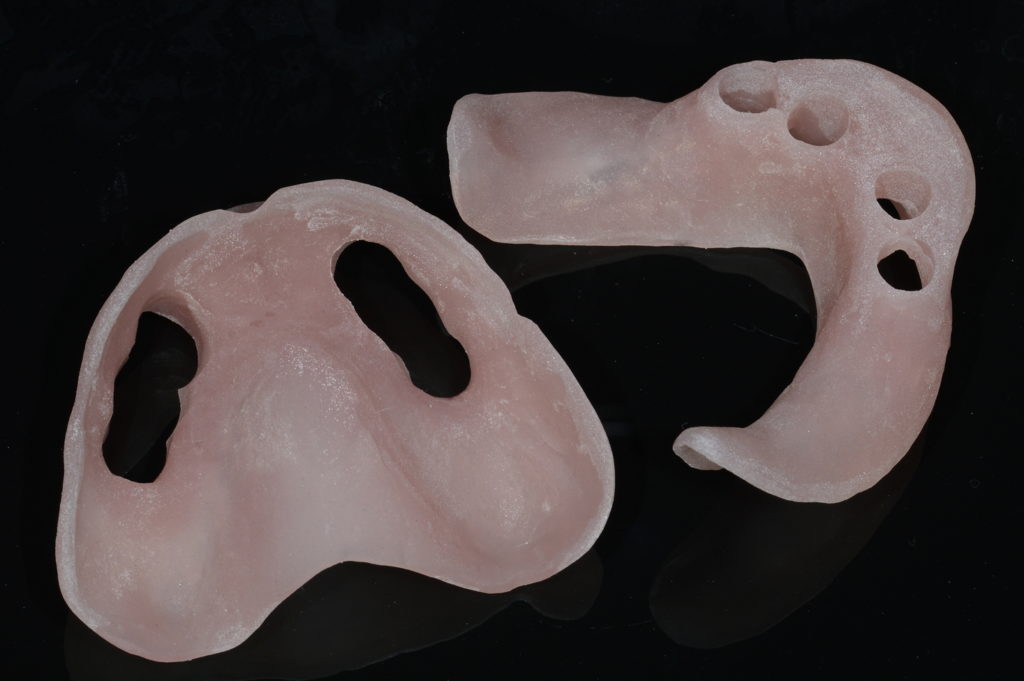
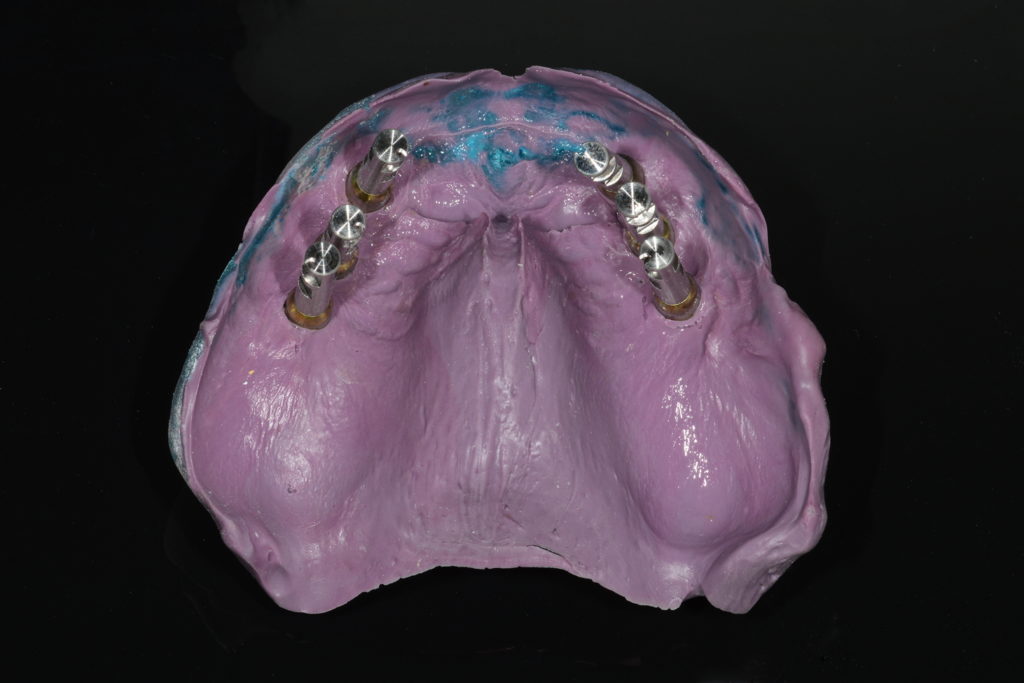
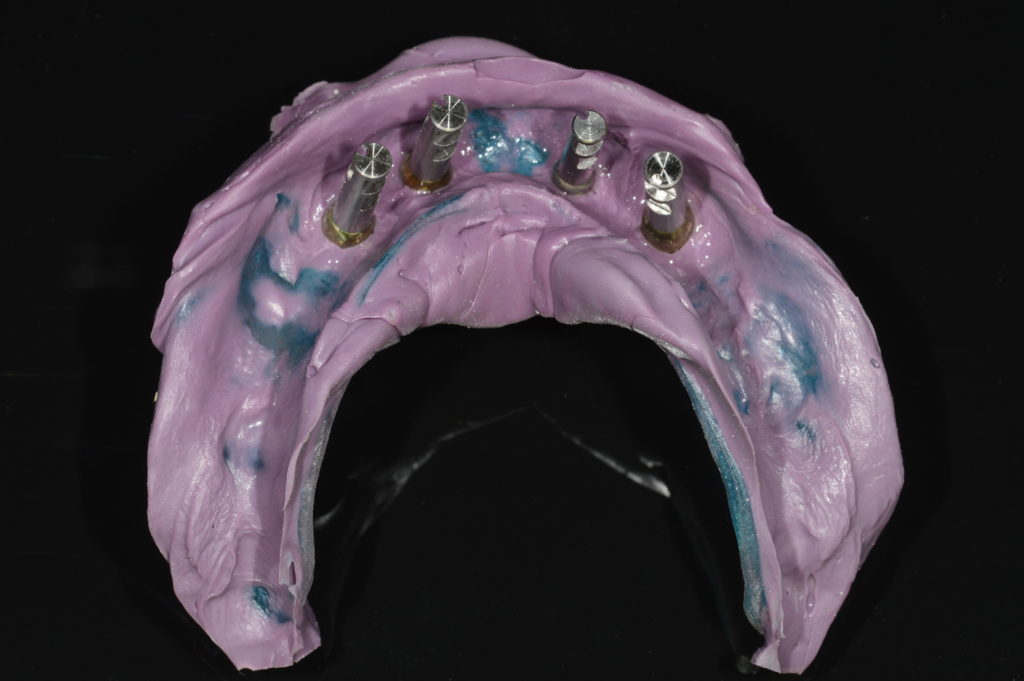
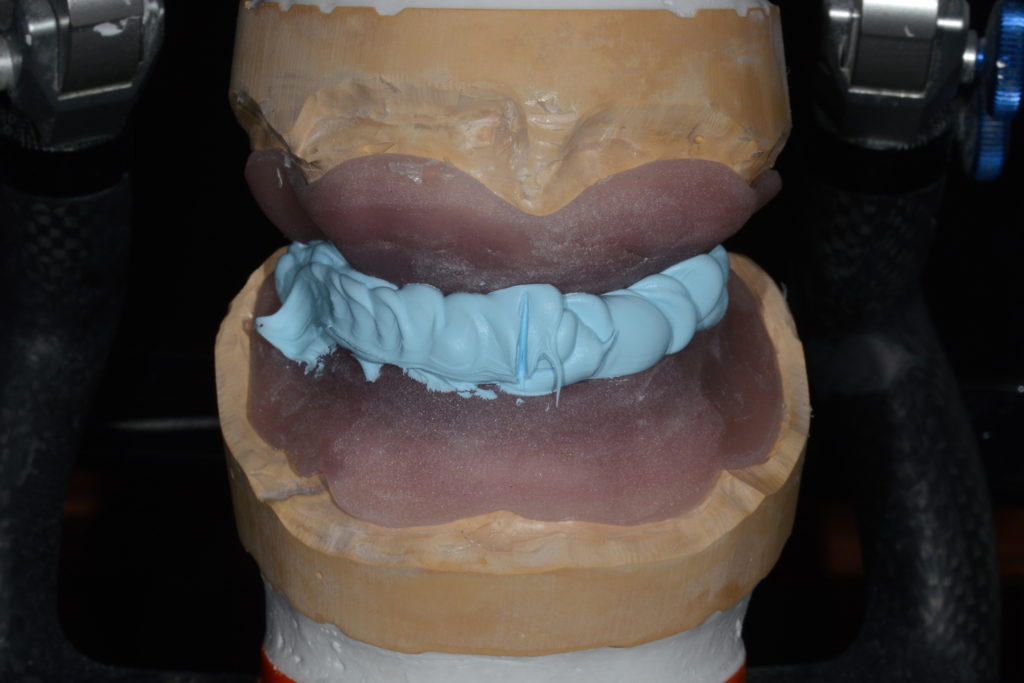
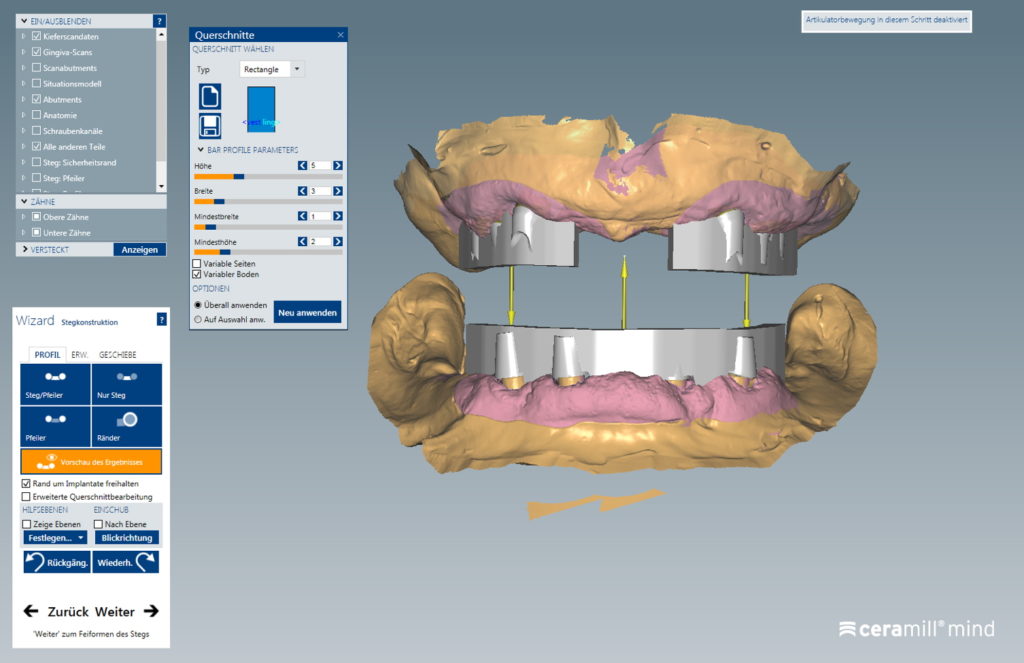
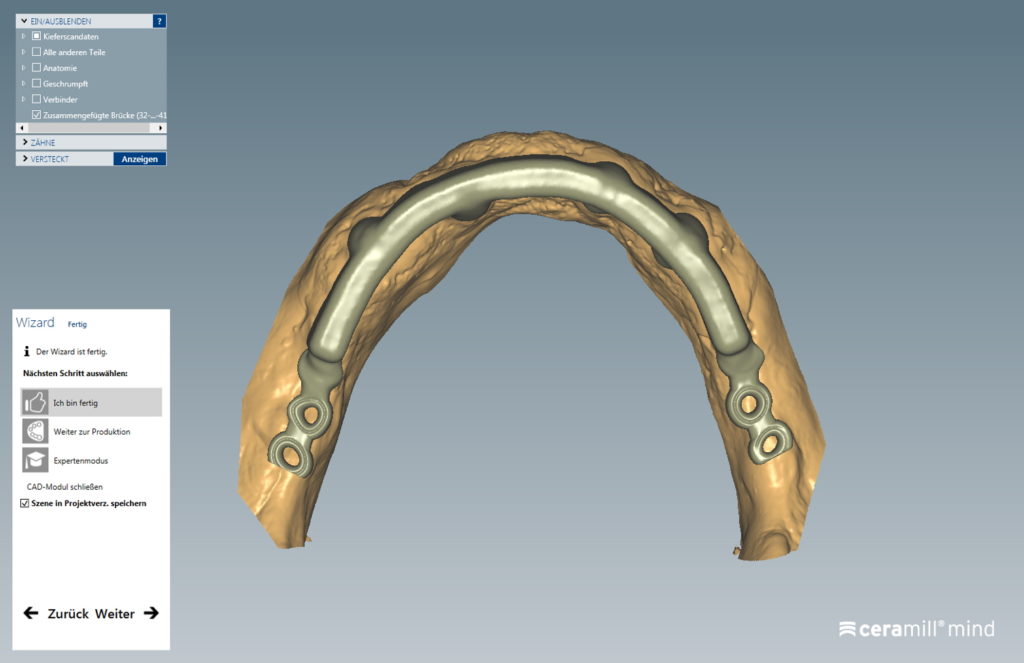
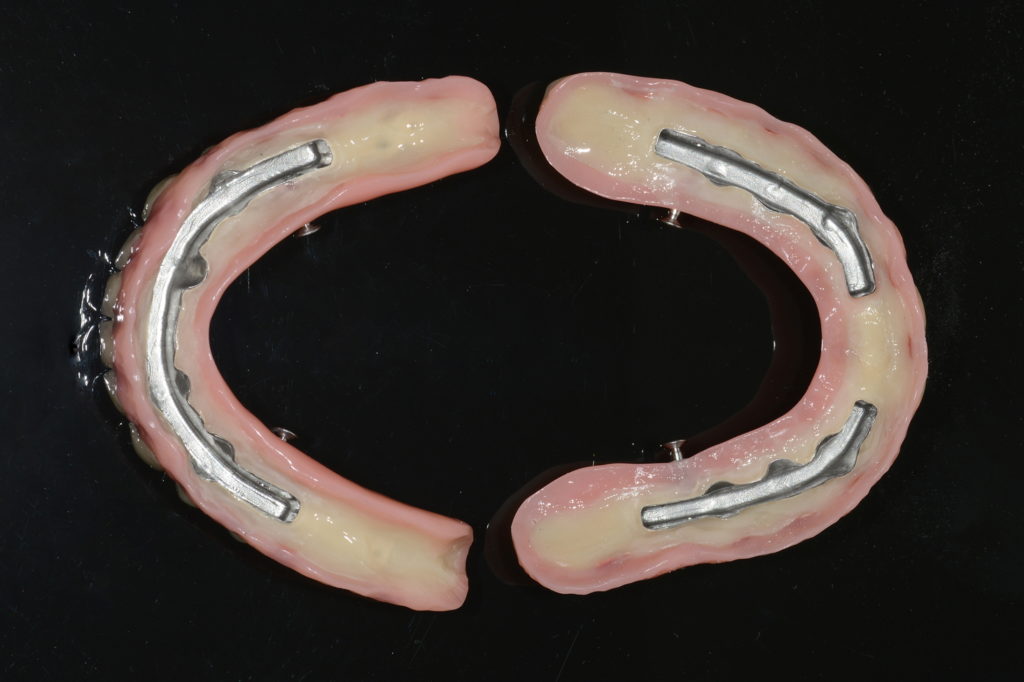
Im Labor wurden Gipsmodelle mit Gingivamaske hergestellt und diese mit Laboranalogen versehen (Abb. 9). Es folgten ein Stützstiftregistrat zur Kieferrelationsbestimmung (Abb. 10) und – darauf basierend – die Aufstellung der Zähne in Wachs (Abb. 11). Nach der Evaluierung der Platzverhältnisse und Ästhetik wurden die Modelle des Ober- und Unterkiefers jeweils mit und ohne Wax-up digitalisiert (Desktop-Scanner: Ceramill Map400). Es folgte die Konstruktion zweier Stege (Abb. 12) sowie deren Fertigung mit den Komponenten des Ceramill-Systems aus dem Sintermetall Ceramill Sintron (Amann Girrbach). Die Stege wurden dichtgesintert, auf präfabrizierten Klebebasen befestigt und einprobiert (Abb. 13 und 14).
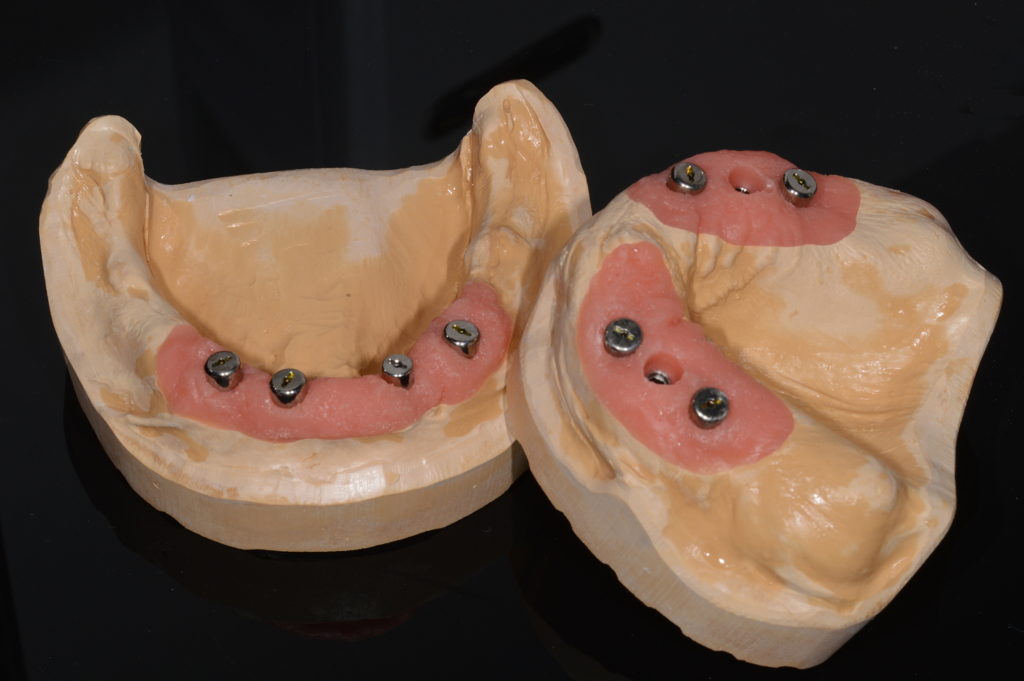
Herstellung der Sekundär- und Tertiärkonstruktionen
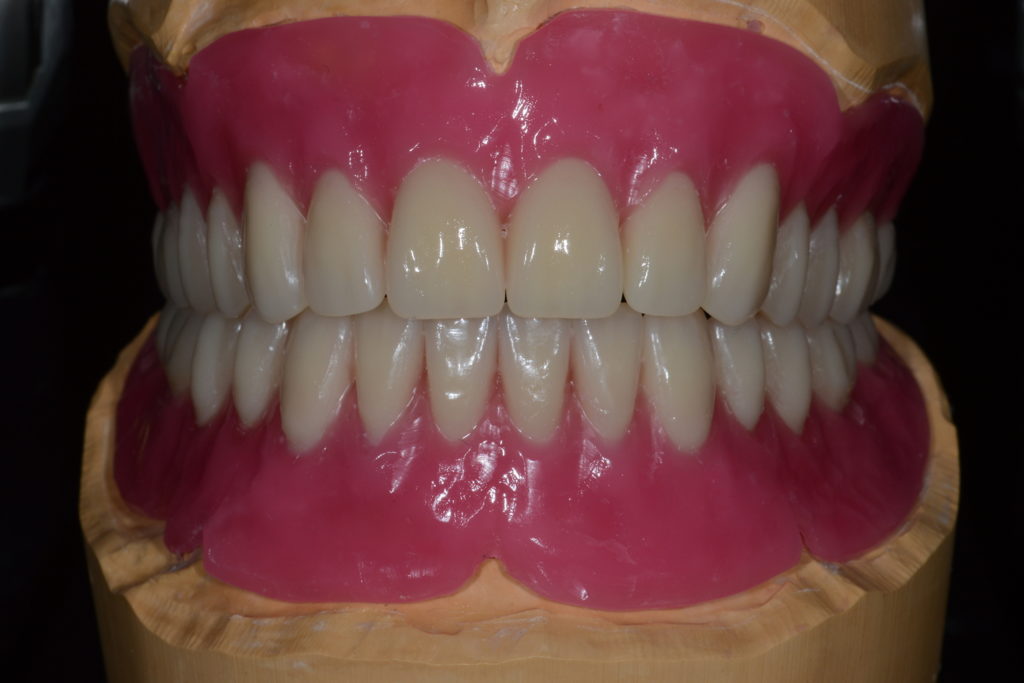
Auch die Sekundärkonstruktionen wurden computergestützt designt (Abb. 15) und aus Sintron gefertigt, während die Tertiärstrukturen konventionell aus Kunststoff hergestellt wurden. Abbildung 16 zeigt die Prothesen mit eingearbeiteten Matrizen. Zusätzlich wurden in diese konfektionierte Riegel eingebracht, durch deren Aktivierung der sichere Halt der Prothesen gewährleistet wird. Schließlich erfolgten eine Passungskontrolle auf dem Modell sowie die finale Einprobe (Abb. 17 und 18).
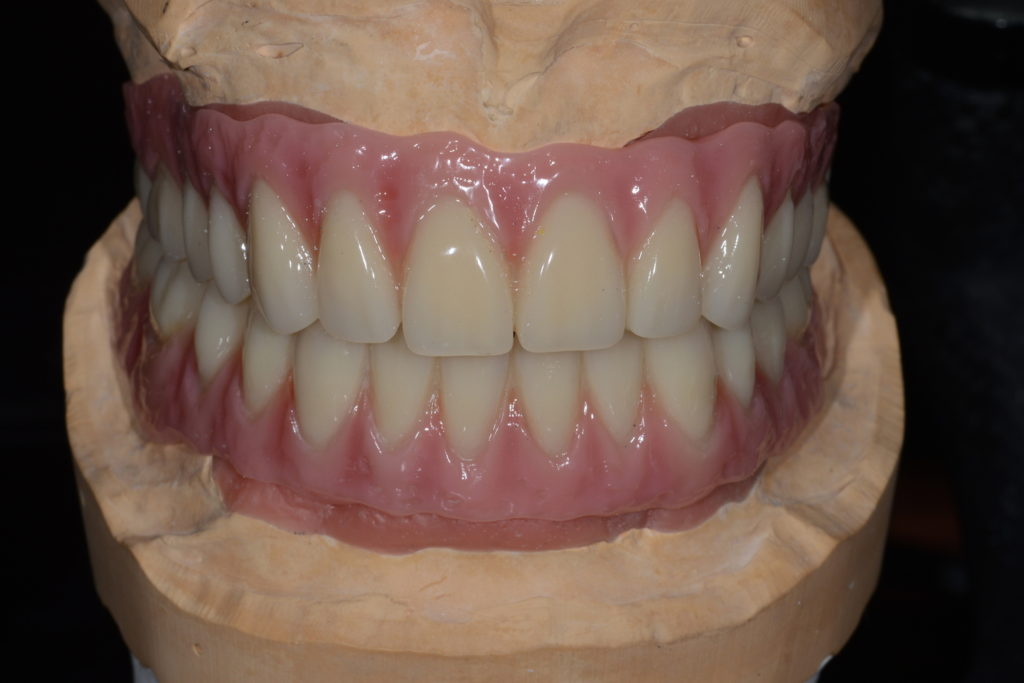
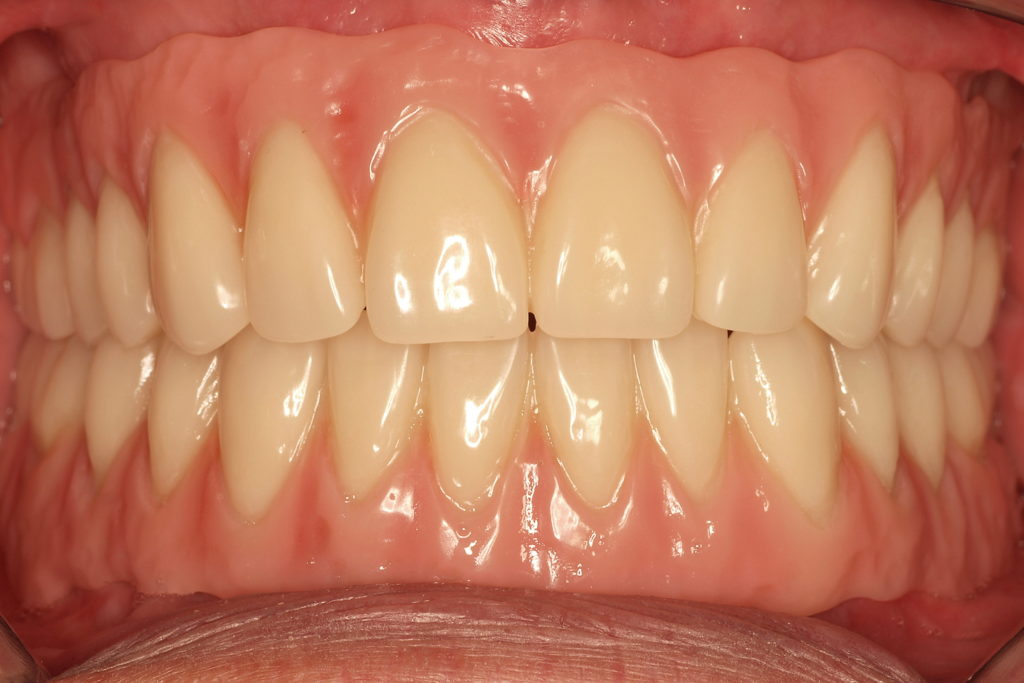
Fazit
Im vorliegenden Fall wurde – unter anderem dank der hohen Genauigkeit des gewählten Abformverfahrens und -materials – eine präzise Passung erzielt. Einen Beitrag zur Genauigkeit leistet auch das CAD/CAM-Verfahren, mit dem vorhersagbare Ergebnisse zu erzielen sind. Im Falle von Passungsproblemen im Oberkiefer wäre es möglich, die Matrizen zu verblocken und somit eine höhere Rigidität zu erzeugen, durch die sich Abweichungen zwischen Modell- und Mundsituation sicher ausschließen lassen. Dieser Vorgang ist jedoch für Praxis und Labor zeitintensiv. Durch eine sorgfältige Vorgehensweise bei der Planung und Herstellung lassen sich viele nachträgliche Anpassungen vermeiden.
Kontakt
Dr. med. dent. Martin Dürholt
Ulmenstr. 10
32105 Bad Salzuflen
05222 – 83800
info@dr-duerholt.de
Über den Autor
- 1995-2000 Studium der Zahnmedizin an der Julius-Maximilians-Universität Würzburg
- Seit 2000 tätig in Gemeinschaftspraxis in Bad Salzuflen
- 2001 Promotion (Immunhistologische Untersuchung von Titanosteosynthesematerial)
- 2001-2003 1. Curriculum Implantologie der ZÄK-WL
- 2003 Abschlussprüfung DGI
- 2003 Anerkennung Tätigkeitsschwerpunkte Implantologie und Parodontologie durch ZÄK-WL
- 2008 Gründung und Moderation des Arbeitskreises Implantologie Ostwestfalen-Lippe
Literatur
[1] Karl M, Taylor TD. Bone Adaptation Induced by Non-Passively Fitting Implant Superstructures: A Randomized Clinical Trial. Int J Oral Maxillofac Implants. 2016 Mar-Apr;31(2):369-75. doi: 10.11607/jomi.4331.
[2] Wöstmann B, Rehmann P, Balkenhol M: Influence of impression technique and material on the accuracy of multiple implant impressions. Int J Prosthodont 21: 299 (2008).
[3] Lee H, So JS, Hochstedler JL, Ercoli C. The accuracy of implant impressions: A systematic review .J Prosthet Dent. 2008;100:285-91.
