Implantatprophylaxe:Mukositis und Periimplantitis vermeiden!
Implantate werden nach wie vor stark nachgefragt. Fast 1 Million gesetzte Implantate pro Jahr bestätigen diesen Trend. Um dem Patienten diese Form des hochwertigen Zahnersatzes recht lang zu erhalten sind einige Grundbedingungen und Voraussetzungen zu klären. Unbestritten ist, dass Implantate, neben der Verbesserung bzw. Wiederherstellung der Kaufunktion, auch die Lebensqualität enorm steigern können. Dabei ist (Lebens-)langer Erhalt jedoch keine Schicksalsfrage, sondern Ergebnis professioneller dentalhygienischer Betreuung in Kombination mit guter Mitarbeit des Patienten.
Sylvia Fresmann
Implantate brauchen also besondere Pflege … Was ist also bei einem Nachsorgekonzept wichtig? Wie oft muss der Patient in die Praxis kommen?Welche Besonderheiten sind zu beachten? Was ist eigentlich Periimplantitis und wie kommt es dazu? Viele Fragen … und alle nicht ganz einfach, aber wichtig, das zeigen auch aktuelle Daten! Die durchschnittliche Prävalenz für die periimplantäre Mukositis beträgt 43% und 22 % für die Periimplantitis – es gibt viel zu tun!
/// Aber eins nach dem anderen …. Was ist gesund und was ist krank?
Was ist ein „gesundes“ Implantat?
Die Definition ist schwieriger als bei einem gesunden Zahn. Die Kriterien für eine Parodontitis lassen sich nicht so ohne weiteres auf eine Periimplantitis übertragen, da sich die Gewebesituationen unterscheiden. Im Allgemeinen sollte die Sondierungstiefe bei Implantaten 5 mm oder weniger betragen und es sollten klinische Anzeichen einer Entzündung fehlen. Erhöhte Sondierungstiefen, wie bei der Parodontitis, sind hier also kein zuverlässiger Indikator.
Für eine zuverlässige Bewertung und Prognose empfiehlt sich daher,bei allen Implantatversorgungen, die Anfertigung einer radiologischen Referenzaufnahme, welche idealerweise zum Zeitpunkt der Eingliederung der Suprakonstruktion angefertigt werden sollte. Somit lassen sich die physiologischen Umbauvorgänge während und nach einer Implantat-Insertion dokumentieren und eine zuverlässige Referenz zur Bewertung pathologischer Knochenresorption im zeitlichen Intervall definieren. Auch eine gleichzeitige Dokumentation der Sondierungstiefen mit Dokumentation der Abutmenthöhe und der exakten Implantatlänge ist notwendig, um den Verlauf zu beurteilen.
/// PeriimplantäreMukositis
PeriimplantäreMukositis ist eine bakterielle Erkrankung, die ähnliche Eigenschaften wie die Gingivitis aufweist. Die periimplantäre Mukositis benötigt jedoch nach Abklärung der Ätiologie und Behandlung eine längere Abheilungszeit (etwa 3 Wochen). Verglichen mit natürlichen Zähnen führt bakterielle Plaque außerdem zu einer stärkeren Entzündungsreaktion um Implantate.
/// Periimplantitis
Diese Krankheit ist Plaque-assoziiert und wird durch eine Entzündung des periimplantären Gewebes und einem fortschreitenden Knochenverlust um das Implantat charakterisiert. Die Feststellung einer parodontalen Erkrankung in der Anamnese ist neben anderen Faktoren ein Risikofaktor für die Entwicklung einer Periimplantitis. Die konsequente Einhaltung und Durchführung der risikoorientierten dentalhygienischen Pflege- und Erhaltungsnachsorge verringert das Risiko einer Periimplantitis deutlich.Um Risiken professionell zu managen und um die Lebensdauer des Implantats so lange wie möglich zu erhalten, muss vom Zahnarzt bereits vor der Implantation eine gründliche Risiko-Nutzen-Abwägung angestellt werden. Dies muss nicht zwingend in einer Kontraindikation münden, kann aber zusätzliche besondere Maßnahmen, z.B. kürzere Recallabstände in der Nachsorge notwendig machen, die nicht zuletzt auch zu höheren Aufwänden und Kosten führen.
Nachfolgend häufige Risikofaktoren:
– Parodontale Vorerkrankungen
– Mangelnde Compliance des Patienten
– Rauchen
– Diabetes
– Interaktionen von Medikamenten
– Allergien und Unverträglichkeiten
– Strahlentherapie
– Prothetische Versorgung auf dem Implantat
– Biomechanische Einflüsse
– Qualität des periimplantären Gewebes
Die Risiko-Nutzen-Abwägung basiert auf einer umfassenden Diagnose (Anamnese, Lokalbefund, Chirurgie und Prothetik). Zu klären ist, ob mundgesunde Verhältnisse, die zwingende Voraussetzung für eine erfolgreiche Implantation sind, hergestellt werden können. Insbesondere entzündliche Prozesse müssen im Rahmen der Vorbehandlung beseitigt werden, da ansonsten die Gefahr eines frühzeitigenImplantatverlustes besteht. In diesem Zusammenhang ist eine gute Mundhygiene des Patienten bereits vor der Implantation zwingend erforderlich, sonst steigt das Risiko erheblich.
Nach erfolgter Implantation und anschließender Eingliederung des Zahnersatzes folgt mit der Pflege- und Erhaltungsphase der wesentlichste Schritt in ein strukturiertes Nachsorgekonzept.
/// Nachsorge ist Teamarbeit: Aufgabenteilung zwischen Zahnarzt und Prophylaxefachkraft
Ein professionelles Nachsorgekonzept setzt strukturierte Abläufe in der Zahnarztpraxis von Anfang an voraus. Es handelt sich um einen individuellen und risikoorientierten Prozess, der gut ausgebildete, qualifizierte und motivierte Mitarbeiterinnen benötigt.Das Wissen um die Besonderheiten und das Verständnis für die Bedeutung dieses Konzeptes sind auf Behandlerseite zwingende Voraussetzung, um die Gefahr von Implantatverlusten zu minimieren, egal, ob Einzelzahnlücken, Schaltlücken, Freiendsituationen oder zahnloseKiefer versorgt wurden.
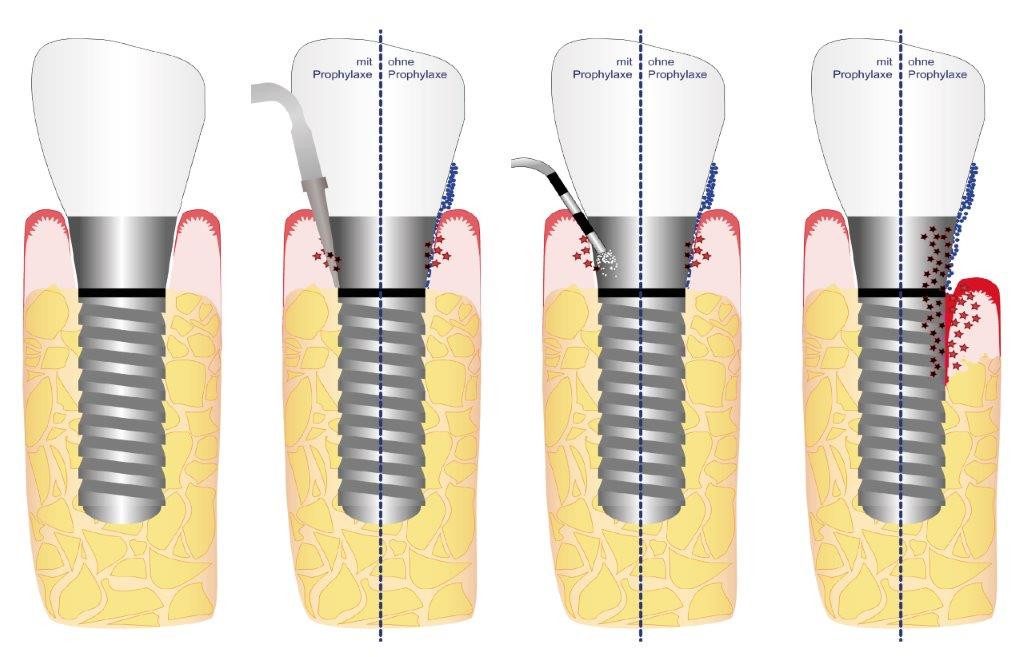
Im Rahmen der Nachsorge stelltinsbesondere die Übergangsstelle des Implantats von der Mundhöhle in den Kieferknochen eine Problemzone dar, der besondere Aufmerksamkeit zu widmen ist. Dieser Bereich ist ein permanenter Angriffspunkt für Bakterien, deren Wirken im ungünstigsten Falle sogar zum Verlust des Implantats führen kann. Um diese Gefahr zu bannen, ist von Anfang an ein professionelles Prophylaxekonzept in enger Zusammenarbeit zwischen Zahnarzt und Prophylaxefachkraft konsequent umzusetzen.
/// Vertrauen ist gut, Kontrolle ist besser … das Recall
Die vollständige Einheilung des Implantats in den Kieferknochen kann bis zu 6 Monate und länger dauern. Aus diesem Grund sollte der Patient als Hochrisiko-Patient in den folgenden zwei Jahren alle drei Monate einbestellt werden. Danach sind die Recallintervalle abhängig vom individuellen Risiko des Patienten festzulegen.Behandlungserfolg und Heilungsfortschritt müssen zwingend in regelmäßigen Abständen überprüft werden, um Störungen zu erkennen und um ggf. rechtzeitig intervenieren zu können. Im Rahmen des Recalls wird schwerpunktmäßig eine professionelle Zahn- und Implantatreinigung durchgeführt, um Biofilm und Zahnstein zu entfernen.
/// Befundaufnahme
Im Rahmen der zahnärztlichen Untersuchung und Anamnesesollten die folgenden Untersuchungsparameter regelmäßig bestimmt werden:
- Erkennbare klinische Veränderungen, wie Rötungen oder Schwellungen der Gingiva
- Erkennbare Plaque
- Prüfung der Suprakonstruktion (Lockerung, Frakturen, Okklusion)
- Kontrolle der Mundhygiene
Zusätzliche, jährlich zu bestimmende Parameter:
- Sondierung (6 Messpunkte pro Implantat oder Zahn)
- Blutung beim Sondieren
- Röntgenbilder
- Mobilität
Nach Anamnese und Befunderhebung wird der Patient über den weiteren Behandlungsablauf aufgeklärt und unter Berücksichtigung seiner Möglichkeiten individuell beraten.Gezielte und geschickt eingesetzte Kommunikationstechniken können zur notwendigen Mitarbeit motivieren und den Heilungserfolg befördern. Gerade bei älteren Patienten sind Empfehlungen und Ratschläge dosiert einzusetzen. Entscheidend ist, dass die Inhalteverstanden und vom Patienten nachvollzogen werden.
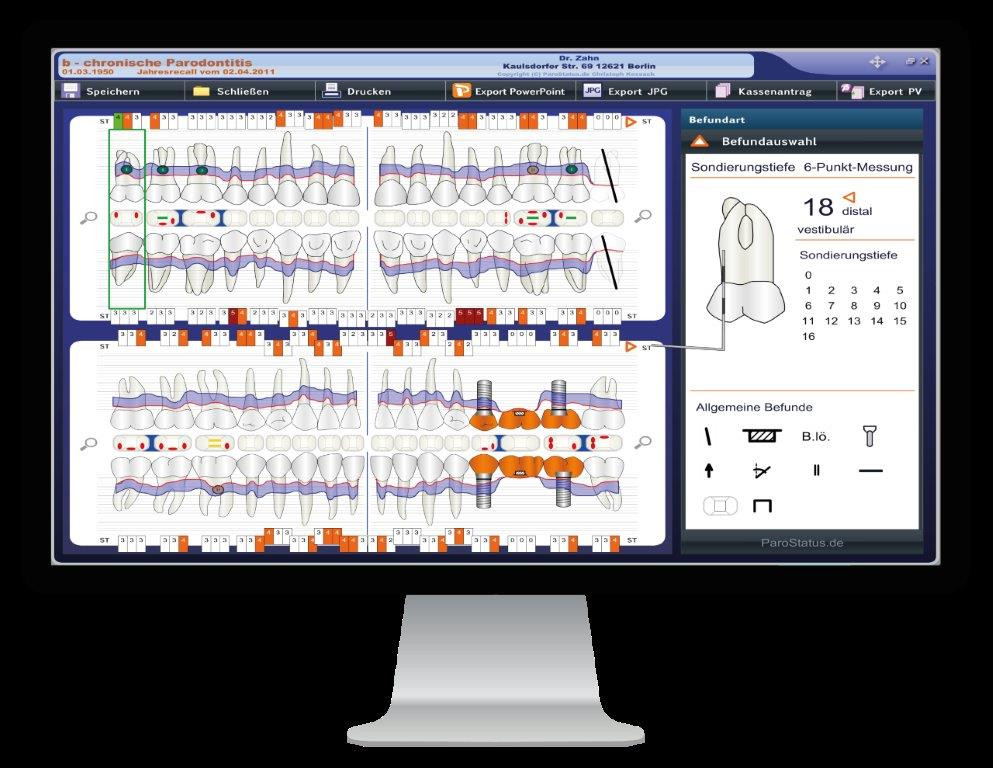
Moderne computerunterstützte Befunderhebungsprogramme bieten hierbei dem Behandler effektive Unterstützung. Moderne Softwareprogramme bestimmen anhand der zuvor erhobenen Parameter das individuelle Risiko und dokumentieren dieses gleichzeitig reproduzierbar und professionell. DemPatienten kann so über eine Zeitreihe hinweg der Behandlungsverlauf und -erfolg nachvollziehbar dargestellt werden (Qualitätssicherung).
Ein besonders benutzerfreundliches und leicht verständliches Programm in diesem Zusammenhang ist die Software „ParoStatus.de“ (www.ParoStatus.de). Praktische Erfahrungen zeigen, dass Patienten besonders von dem sich selbsterklärenden und übersichtlichen Befundbogen profitieren, der in ausgedruckter Form dem Patienten mit nach Hause gegeben wird. Mit diesem mehrfarbig gestalteten Ausdruck kann der Patient sein individuelles Erkrankungsrisiko leicht nachvollziehen. Die Kombination einer auch für Laien „verständlichen“ Sprache mit einer farbigen „Balkengrafik“ zeigt unmissverständlich wo Handlungsbedarf besteht. Grün bedeutet alles o.K., Gelb Achtung, Vorsicht, dieser Bereich muss beobachtet werden und Rot wird gleichgesetzt mit sofortigem Handlungsbedarf.
Der Patientenbefundbogen enthält darüber hinaus die weiteren Behandlungsabläufe, die Recalltermine sowie Empfehlungen für die häusliche Mundhygiene einschließlich individueller Pflegeprodukte – alternativ können diese Informationen auch in die Praxis-ProphylaxeApp übertragen werden – so hat der Patient seine Prophylaxefachkraft immer „in der Tasche“!
/// Droht das „Kind“ in den Brunnen zu fallen … nichtchirurgische Therapie der periimplantären Mukositis
Bei einer auftretenden periimplantären Mukositis sollte eine regelmäßige, risikoorienterte dentalhygienische Nachsorge stattfinden, mit Optimierung der häuslichen Mundhygienemaßnamen. Bei immer wieder auftretenden erhöhten Blutungswerten, sollte die Frequenz auf 3 Monate verkürzt werden, um sehr frühzeitig ersten Entzündungszeichen entgegen zu wirken.
/// Oder ist das „Kind“ in den Brunnen gefallen … die nichtchirurgischen Therapiemöglichkeiten der Periimplantitis
Liegt eine Periimplantitis vor, sollten alternative oder adjuvante Maßnahmen zum Einsatz kommen. Die Empfehlungen der wissenschaftlichen Leitlinie „Die Behandlung periimplantärer Infektionen am Zahnimplantaten“ reichen von einer Monotherapie mittels Er:YAG-Laser und der Anwendung von Luft-Pulver-Wasser-Strahl mit Glycinpulver, sowie den adjuvanten Einsatz lokaler Antibiotika (einmalige Anwendung von Doxycyclin), bis hin zur Behandlung mit CHX- Chips und antimikrobieller Photodynamischer Therapie – die adjuvanten Möglichkeiten sind also vielfältig. Alle Maßnahmen sind eng mit dem Zahnarztabzustimmen, bzw. sollten vom Zahnarzt durchgeführt werden. Wird das Behandlungsziel durch diese Maßnahmen nicht erreicht, sollten frühzeitig chirurgische Maßnahmen durch den Zahnarzt eingeplant werden.
/// Empfehlungen für Zuhause
Mit den häuslichen Mundhygienemaßnahmen nimmt der Patient sein (Implantat-)Schicksal zu einem wesentlichen Teil in die eigenen Hände.
Maßnahmen zur Instruktion und Motivation sind deswegen ganz individuell auf den jeweiligen Einzelfall bezogen erforderlich. Kommunikativ muss der Patient mit seinen Stärken und Schwächen, seinen Vorbehalten da abgeholt werden, wo er geradesteht. Dabei stellt die häusliche Mundhygiene nach der Einheilungsphase der Implantate an Patient und Hilfsmittel hohe Anforderungen. Am Implantathalsbereich ist eine konsequente Plaque-/Biofilmentfernung notwendig. Dazu können u.a. weiche Floss-Streifen verwendet werden. Hauptaugenmerk ist aber den Zahnbürsten zu widmen, den Modellen mit weichen Filamenten ist unbedingt der Vorzug zu geben. Aktuell sind elektrische Zahnbürsten mit sehr weichen Filamenten das Mittel der Wahl. Eine sehr effektive Lösung zur Implantatpflege sind sog. Single- oder Solobürsten. Je nach prothetischer Versorgung und Zugänglichkeit ist die Handhabung immer mit dem Patienten in der Praxis zu einzuüben.Der Einsatz bzw. die Empfehlung von Interdentalraumbürstchen in verschiedenen Größen haben sich bewährt. Moderne Flausch-Zahnseiden, die den Implantatzwischenraum ausfüllen, sind ebenfalls eine sinnvolle Ergänzung, oder auch Softpicks, Zwischenraumbürstchen ohne Metalldraht.
Diese Empfehlungen einschließlich dazugehöriger Anleitungen, wo welches Hilfsmittel eingesetzt werden soll, wird ebenfalls in den zuvor schon angesprochenen Patientenbefundbogen (ParoStatus.de) übernommen. Die Übergabe einer Erstausstattung mit den empfohlenen Mundhygienehilfsmittel wird der Bedeutung der Behandlung gerecht und ist auch unter Patientenbindungsaspekten sinnvoll. Home Care mit Konzept!
/// Fazit
Das Risiko eine periimplantäre Erkrankung zu entwickeln, steigt mit der Anzahl der gesetzten Implantate. Ist eine Periimplantitis erst einmal vorhanden, ist eine Therapie schwierig, häufig ist eine chirurgische Intervention durch den Zahnarzt erforderlich – jedoch mit unterschiedlichen Erfolgen! Deshalb gilt: Besser es kommt gar nicht erst zu einer Periimplantitis! Das bedeutet für uns Prophylaxefachkräfte, die Nachsorge gut zu strukturieren und zu managen – denn das Beste ist, wir verhindern eine periimplantäre Infektion, nur so kann eine Implantatversorgung langfristig stabil gehalten werden.
Das Präventionskonzept entfaltet seine optimale Wirkung, wenn es den Implantat-Patienten langfristig begleitet und in dessen Alltagsabläufe integriert wird. Erfahrungsgemäß treten Störungen im Zusammenhang mit dem Implantat individuell sehr unterschiedlich auf. Nachlassende Mitarbeit, unzureichende Mundhygiene, biomechanische Probleme oder auch gesamtgesundheitliche Einflüsse können mit einem derart angelegten Konzept erkannt und aufgefangen werden.
Die „Lebenszeit“ eines Implantates ist weniger eine Schicksalsfrage, als vielmehr das Ergebnis einer professionellen Versorgung und Betreuung von Anfang an.
// Kontakt
Sylvia Fresmann
Dentalhygienikerin
1. Vorsitzende der Deutschen Gesellschaft für DentalhygienikerInnen e.V. (DGDH e.V.)